Một công trình góp phần thay đổi phác đồ thụ tinh trong ống nghiệm trên thế giới
Công trình "Thụ tinh trong ống nghiệm: Chuyển phôi tươi và chuyển phôi đông lạnh có hiệu quả như nhau" của TS. bác sĩ Vương Thị Ngọc Lan và đồng nghiệp thuộc Trường Đại học Y Dược TPHCM, đăng trên tạp chí New England Journal of Medicine năm 2018.
 Ảnh minh họa: INT
Ảnh minh họa: INTThụ tinh trong ống nghiệm (TTTON) được thực hiện thành công lần đầu tiên trên giới vào năm 1978. Có hai cách để thực hiện TTTON: chuyển phôi tươi và đông lạnh phôi. Trước đây, có quan điểm cho rằng đông lạnh phôi có thể dẫn đến hiệu quả điều trị thấp, và do đó, chuyển phôi tươi thường được ưa chuộng trong TTTON. Tuy nhiên, chưa có đủ bằng chứng để khẳng định chuyển phôi tươi hay đông lạnh phôi có hiệu qua hơn.
Để trả lời câu hỏi trên, nhóm nghiên cứu ở Bệnh viện Mỹ Đức kết hợp với các nghiên cứu viên từ Đại học Y Dược TPHCM và Đại học Adelaide (Úc) thực hiện một nghiên cứu lâm sàng đối chứng để so sánh hiệu quả thụ tinh giữa chuyển phôi tươi và đông lạnh phôi. Nghiên cứu được thực hiện trên 782 phụ nữ, được chia thành hai nhóm một cách ngẫu nhiên: nhóm chuyển phôi tươi (391 phụ nữ) và nhóm đông lạnh phôi (391 phụ nữ).
Kết quả nghiên cứu cho thấy, tỉ lệ trẻ sinh (còn sống) trong nhóm chuyển phôi tươi là khoảng 35%, và nhóm đông lạnh phôi là 36%. Nói cách khác, tỉ lệ trẻ sinh giữa hai nhóm tương đương nhau. Tuy nhiên, nhóm chuyển phôi tươi có thời gian có thai sớm hơn 1 tháng so với nhóm đông lạnh phôi.
Kết quả nghiên cứu đã được công bố trên New England Journal of Medicine, một trong những tập san y học uy tín nhất trên thế giới hiện nay.
Ý nghĩa của nghiên cứu là việc chuyển phôi tươi và trữ lạnh phôi có hiệu quả như nhau. Do đó, các cặp vợ chồng hiếm muộn không cần chuyển nhiều phôi tươi một lúc mà có thể giảm số phôi chuyển xuống, số còn dư được đông lạnh để sử dụng sau đó, tránh việc phải kích thích buồng trứng trở lại nếu thất bại. Ngoài ra, việc giảm số phôi chuyển cũng giúp giảm biến chứng đa thai, hạn chế các biến chứng trong thai kỳ, sức khỏe của mẹ và bé.
Ngược lại, nghiên cứu cho thấy, các bác sĩ cũng không nên bỏ việc chuyển phôi tươi vì sẽ làm kéo dài thời gian từ bắt đầu điều trị đến có thai của bệnh nhân. Mỗi năm trên thế giới có hơn 2 triệu cặp vợ chồng làm TTTON. Đây là một trong những nghiên cứu quan trọng, góp phần làm thay đổi phác đồ TTTON trên thế giới.
Lần đầu xây dựng một mô hình tiên lượng tử vong cho bệnh nhân Việt Nam
Công trình "Xây dựng mô hình tiên lượng tử vong ở bệnh nhân cấp cứu" của ThS. bác sĩ Hà Tấn Đức và đồng nghiệp thuộc Bệnh viện Đa khoa Trung ương Cần Thơ, đăng trên tạp chí Scientific Reports năm 2017.
 Ảnh minh họa: INT
Ảnh minh họa: INTKhoa cấp cứu tại các bệnh viện Việt Nam thường xuyên bị quá tải do số lượng bệnh nhân đông, bệnh lý đa dạng, và thiếu nhân lực phục vụ. Bệnh nhân cấp cứu thường có nguy cơ tử vong cao; những bệnh nhân còn sống có nguy cơ biến chứng cao. Một trong những khó khăn và thách thức là làm thế nào để nhận ra những bệnh nhân có nguy cơ cao, ưu tiên hóa điều trị và giảm tử vong. Mặc dù các bác sĩ có kinh nghiệm cao có thể nhận dạng bệnh nhân có nguy cơ cao, nhưng đánh giá của họ thường không nhất quán và thiếu chính xác.
Bác sĩ Hà Tấn Đức và đồng nghiệp đã thực hiện một nghiên cứu vừa công phu vừa qui mô để xác định các yếu tố có liên quan đến tử vong, và từ đó xây dựng mô hình tiên lượng. Nghiên cứu được thực hiện trên 2.175 bệnh nhân cấp cứu ở Bệnh viện Đa khoa Trung ương Cần Thơ. Tỷ lệ tử vong trong vòng 30 ngày là khoảng 10%. Các yếu tố liên quan đến tử vong bao gồm: giới tính (nam), tăng tần số hô hấp, tăng urea trong máu, giảm độ bão hòa oxy, và chỉ số hôn mê.
Dựa trên các yếu tố này, nhóm nghiên cứu đã xây dựng một mô hình tiên lượng và áp dụng trên một nhóm 2.060 bệnh nhân thuộc Bệnh viện Đa Khoa thành phố Cần Thơ. Kết quả cho thấy mô hình tiên lượng chính xác khoảng 80%.
Công trình nghiên cứu này là một đóng góp quan trọng cho y văn bệnh nhân cấp cứu. Lần đầu tiên, Việt Nam xây dựng một mô hình tiên lượng cho bệnh nhân Việt Nam để nhận dạng các bệnh nhân có nguy cơ cao cần điều trị tích cực nhằm giảm tử vong. Công trình này cũng thể hiện một đóng góp đầu tiên của Việt Nam trong y văn về hồi sức cấp cứu.
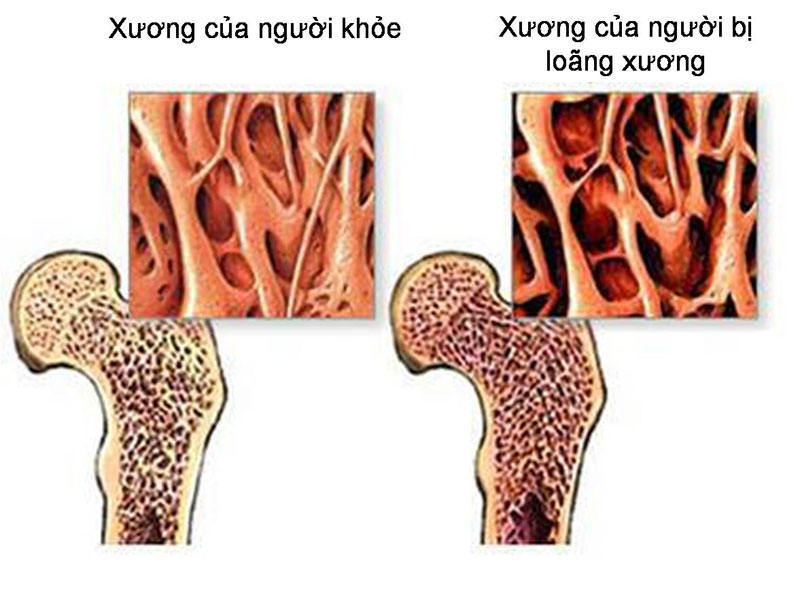
Giải đáp câu hỏi được tranh luận suốt 20 năm về loãng xương
Công trình "Ảnh hưởng của lượng mỡ và lượng cơ đến loãng xương" của bác sĩ Hồ Phạm Thục Lan và đồng nghiệp thuộc Đại học Tôn Đức Thắng, TPHCM, đã được đăng trên tạp chí hàng đầu trong chuyên ngành nội tiết là Journal of Clinical Endocrinology and Metabolism vào năm 2014.
 Ảnh minh họa: INT
Ảnh minh họa: INTMật độ xương (BMD) là một yếu tố rất quan trọng cho tiên lượng gãy xương, và vì thế BMD được dùng để chẩn đoán loãng xương bệnh lý loãng xương. Trọng lượng cơ thể là một yếu tố có ảnh hưởng đến mật độ xương (BMD). Người có cân nặng cao thường có BMD cao và ít bị loãng xương. Nhưng trọng lượng cơ thể chủ yếu được cấu thành bởi lượng cơ và lượng mỡ. Câu hỏi "nóng" trong chuyên ngành loãng xương là yếu tố nào (lượng cơ hay lượng mỡ) có ảnh hưởng đến BMD. Hai mươi năm qua, câu hỏi này vẫn chưa được giải đáp thỏa đáng trong y văn.
Để trả lời cho câu hỏi này, nhóm nghiên cứu đã thực hiện một loạt 3 nghiên cứu, gồm 2 nghiên cứu nguyên thủy trên hơn 2.000 người Việt và 1 nghiên cứu tổng hợp. Kết quả nghiên cứu cho thấy lượng cơ có tác động đến BMD cao hơn là lượng mỡ. Phát hiện này (lượng cơ đóng vai trò quan trọng hơn lượng mỡ) nhất quán trên cả hai giới tính và cho cả người da trắng lẫn người châu Á.
Phát hiện này có ý nghĩa quan trọng, khẳng định tăng cường hoạt động thể lực là một biện pháp quan trọng trong việc phòng chống loãng xương và ngăn ngừa mất xương. Công trình đã được được trích dẫn 114 lần (theo Google Scholar) kể từ khi được công bố.
Giảm thời gian chẩn đoán nhiễm trùng máu từ 2 ngày xuống còn 6 giờ
Công trình "Tối ưu hóa phương pháp PCR cho việc chẩn đoán nhiễm trùng máu" của TS, bác sĩ Ngô Tất Trung và đồng nghiệp thuộc Bệnh viện Trung ương Quân đội 108, Hà Nội, đăng trên tạp chí BMC Infectious Diseases năm 2016.
Nhiễm trùng huyết được coi là "kẻ giết người thầm lặng" (Ảnh minh họa: INT).
Nhiễm trùng máu là bệnh lý truyền nhiễm cấp tính có tỷ lệ tử vong cao. Mỗi năm trên thế giới có khoảng 28-31 triệu người mắc nhiễm trùng máu, trong đó có khoảng 8 triệu tử vong. Để điều trị kịp thời, việc xác định được mầm bệnh sớm là rất quan trọng. Cho đến nay, việc xác định mầm bệnh dựa vào phương pháp cấy máu. Tuy nhiên, phương pháp cấy máu có nhược điểm là mất nhiều thời gian (2 đến 7 ngày), luợng máu cần để cấy khá cao và khó tối ưu hóa điều kiện cấy máu.
Một giải pháp có tiềm năng thay thế phương pháp cấy máu là dùng kỹ thuật phản ứng chuỗi (polymerase chain reaction – PCR) để khuếch đại đặc hiệu các trình tự DNA cho từng vi trùng hay vi khuẩn gây bệnh. Tuy nhiên, một khó khăn đáng kể trong việc áp dụng PCR trong chẩn đoán nhiễm trùng máu là sự hiện diện của hàm lượng DNA của bệnh nhân dẫn đến kết quả dương tính giả và âm tính giả.
TS Ngô Tất Trung và nhóm nghiên cứu đã khắc phục sự hạn chế đó bằng cách tạo ra một chất trung gian (tạm gọi là "dung môi") giúp loại bỏ 99,9% dung lượng DNA từ bệnh nhân, và do đó tăng độ nhạy và độ đặc hiệu của phương pháp chẩn đoán. Với phương pháp mới của nhóm nghiên cứu, khả năng xác định mềm bệnh chính xác hơn và nhạy hơn phương pháp PCR thông thường. Ngoài ra, ưu điểm của phương pháp mới là giảm thời gian chẩn đoán xuống chỉ còn 6 giờ.
Đây là một phát kiến đem lại lợi ích trực tiếp cho bệnh nhân. Công trình nghiên cứu còn thể hiện một đóng góp quan trọng trong y văn quốc tế.
Theo thông tin của GS Nguyễn Văn Tuấn